Лейкоплакия в гинекологии что это такое
Лейкоплакия шейки матки
гинеколог / Стаж: 22 года
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
В этиологии заболевания выделяют экзогенные (химические, травматические, инфекционные) и эндогенные (проблемы с иммунной системой, нарушения в гормональном гомеостазе) факторы.
В большинстве случае появлению лейкоплакии шейки матки предшествовали различные воспаления матки и придатков. Кроме того, значительную роль в возникновении заболевания играют различные травматические и химические воздействия. В группе риска заболевания ЛШМ оказываются зачастую женщины с различными нарушениями менструального цикла, псевдоэрозиями шейки матки и заболеваниями половых органов.
Формы лейкоплакии шейки матки
Выделяют две формы заболевания:
Профилактика лейкоплакии шейки матки
Профилактика лейкоплакии шейки маткиПредотвратить появление и усугубление заболевания вполне возможно. Для этого необходимо соблюдать ряд профилактических мер. В частности, следует своевременно лечить инфекционные и воспалительные процессы. А также эрозию шейки матки. Кроме того, стоит также исключить аборты, а также травмы матки во время проведения гинекологических операций и родов. Поскольку одним из симптомов заболевания может стать нарушение менструального цикла, женщинам с такой патологией необходимо наблюдаться у врача гинеколога-эндокринолога.
Большую роль в профилактике болезни играют регулярные гинекологические осмотры и вакцинация против ВПЧ. Определенные профилактические мероприятия следует соблюдать уже и после лечения. А именно, пациентка должна каждые полгода посещать процедуру кольпоскопии, а также сдавать анализы на ВПЧ и исследования мазка на онкоцитологию.
Прогноз при лейкоплакии шейки матки
Когда лейкоплакию шейки матки диагностируют у молодой нерожавшей женщины, выбираются щадящие методы лечения патологии, которые бы не стали причиной появления рубцов на шейке матки. А именно, в этом случае используют такие методы лечения, как лазерная вапоризация, химическая коагуляция, радиохирургическое лечение, криодеструкция. Если после лечения не возникни атипии, были устранены фоновые факторы, не была обнаружена папилломавирусной инфекция, то прогноз для здоровья пациентки оказывается благоприятным. Однако при сохранение первопричины патологии, возможно ее манифестное течение и даже переход в цервикальный рак. Поэтому очень важно наблюдаться у гинеколога, не пропуская осмотры раз в полгода.
Причины лейкоплакии шейки матки
Причины возникновения заболевания изучены не в полной мере. Тем не менее, можно выделить основные факторы, которые чаще всего вызывают данное патологическое состояние. В большинстве случае болезнь становится последствием травм или даже царапин шейки матки, инфекций. Что касается инфекций, то к ним относятся прежде всего следующие: уреаплазмоз, хламидиоз, микоплазмоз, трихомониаз, бактериальный вагиноз, гонорея, молочница. В редких случаях патология развивается на фоне рака или дисплазии шейки матки.
Симптомы лейкоплакии шейки матки
В подавляющем количестве случаев лейкоплакия шейки матки не проявляется совершенно никакими симптомами, поэтому обнаружить ее удается исключительно во время осмотра у врача-гинеколога. Тем не менее, если заболевание развивается на фоне инфекционной болезни, то могут проявляться различные симптомы, в том числе выделения из влагалища, боли во время секса, зуд половых органов. Кроме того, женщина обычно чувствует дискомфорт и неприятное жжение. Если заболевание распространилось и на вульву, возможен сильный зуд, что приводит к мелким ссадинам, царапинам и расчесам. В редких случаях могут появляться кровяные выделения сразу после полового акта.
Диагностика лейкоплакии шейки матки
Для диагностирования заболевания используют следующие методы:
Лечение лейкоплакии шейки матки
Удаление лейкоплакии шейки матки предусматривает использование целого арсенала методик, самыми применяемыми из которых являются:
Нередко ЛШМ развивается на фоне воспалительных процессов во влагалище или же в вульве.
Поэтому перед началом лечения необходимо устранить воспаление. Для этой цели применяются антибактериальные, противогрибковые, противохламидийные и противовирусные препараты. Во время лечения пациентка должна отказаться на 4-6 недель от половой жизни. Точный срок зависит от того, насколько быстро произойдет восстановление всех поврежденных тканей шейки матки.
Если вас интересует, как лечить лейкоплакию шейки матки, то обратите внимание, что зачастую данную патологию рассматривают как доброкачественный процесс. Однако стоит здесь отметить, что появление во время исследования атипичных клеток может свидетельствовать все же о предраковом процессе. Окончательное заключение врач сможет дать только после проведения биопсии. Поэтому настоятельно рекомендуем подобрать на нашем сайте клинику и записаться на диагностическое обследование, чтобы можно было определиться со схемой лечения.
Химические коагулянты
В этой группе препаратов для лечения патологии в первую очередь выделяют солковагин, состоящий из смеси неорганических и органических кислот. Этот препарат оказывает коагулирующее воздействие на эпителий. При этом глубина его проникновения в ткани может достигать 2,5 миллиметра. Лечение данным препаратом совершенно безболезненно, а эффективность его применения составляет около 73%.
Диатермокоагуляция
Это самый распространенный и наиболее часто применяемый метод избавления от патологии. Однако клинические исследования показывают, что, к сожалению, метод далеко не всегда дает положительные результаты. Более того, он может вызвать ряд побочных эффектов:
Криотерапия
Данная методика лечения считается сегодня одной из самых эффективных, что совершенно неудивительно. Она предполагает воздействие на патологические участки тканей интенсивным лазером, что приводит к их некрозу. Осуществляется процедура контактно, за один раз и довольно быстро — всего за 2-5 минут. Достоинства криотерапии бесспорны: безболезненность процедуры и проведение ее в амбулаторных условиях. Однако есть у данной методики и свои недостатки — возможен рецидив заболевания, в особенности при нарушении менструального цикла.
Лазеркоагуляция
Высокоэффективная методика, позволяющая безболезненно, бесконтактно, бескровно и асептично провести коагуляцию патологических участков тканей. При этом на поверхности тканей образовывается тонкая пленка, которая препятствует проникновению инфекций. Данную методику можно применять даже для лечения обширного поражения тканей матки и влагалища. В этом случае сначала проводится лазерная коагуляция шейки матки, после чего непосредственно само удаление эпителия.
Стоит также отметить, что в некоторых случаях не удается обойтись без хирургического вмешательства. А именно, операция понадобится, если наблюдается деформация шейки матки. Для лечения патологии в таком случае применяют ножевую, а также лазерную конизации, реконструктивно-пластическую операцию, конусовидную или клиновидную ампутацию шейки матки.
Конечно, сегодня медицина предлагает большой выбор методик лечения лейкоплакии шейки матки. Тем не менее, к выбору определенного метода, который подойдет именно в данной ситуации, необходимо подходить очень внимательно. К тому же, следует знать, что ни один из методов лечения патологии не совершенен, поэтому во многих случаях приходится использовать комбинированное лечение.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Лейкоплакия шейки матки: симптомы, диагностика, лечение
Патология покровного эпителия, которая характеризуется процессом ороговения верхних слоев, получила название лейкоплакия. Видоизмененные участки хорошо видны на слизистых, они могут располагаться на наружных половых органах, шейке матки. Патология требует комплексной терапии и наблюдения у специалистов. В клинике Dr.AkNer вы можете оперативно пройти обследование различные на женские заболевания, получить квалифицированную консультацию и подробный план лечения.
Этиология заболевания
Лечение лейкоплакии предваряет сбор анамнеза. В зависимости от типа патологии и возможных причин заболевания будет разниться терапия. Врачи выделяют следующие факторы риска:
инфицирование вирусом папилломы человека;
наличие заболеваний, передающихся половым путем;
воспалительные процессы в репродуктивной системе;
травмы при гинекологических манипуляциях (аборт, роды, установка или снятие внутриматочной спирали);
ранняя половая жизнь и беременность.
В группу риска по данной патологии входят также женщины, которые имеют сопутствующие хронические заболевания (сахарный диабет, иммунодефицит и другие).
Виды лейкоплакии
Как лечить лейкоплакию, зависит от ее типа. Заболевание опасно тем, что патологические процессы в эпителии могут приобретать злокачественный характер и провоцировать онкологические новообразования.
На сегодняшний день медицина выделяет три категории лейкоплакии.
Простая. Образования располагаются вровень с эпителием. Они, как правило, белого цвета, изменения носят доброкачественный характер.
Пролиферативная. Выражается в плотных наростах, возвышающихся над эпителием. Различают бородавчатую и чешуйчатую форму.
Эрозивная. Характеризуется трескающимися и кровоточащими очагами. Данная форма наиболее опасна, поскольку в структурах присутствуют атипичные клетки.
Клинические проявления
Лечение лейкоплакии влагалища или матки назначают в зависимости от проявлений и симптомов. Женщины с данной патологией могут жаловаться на следующие виды дискомфорта:
недостаточность секрета влагалища;
болевые ощущения внизу живота;
боль во время мочеиспускания;
трещины на половых губах;
пятна на слизистой;
выделения из гениталий;
Часто очаги поражения не приносят дискомфорта, оставаясь незамеченными пациенткой. Именно поэтому необходимы регулярные визиты к гинекологу. Найти врача, которому вы сможете доверять, можно в клинике Dr.AkNer. У нас работают лучшие специалисты с большим опытом в терапии женских заболеваний.
Диагностические мероприятия
Методы лечения лейкоплакии шейки матки выбирает врач в зависимости от выраженности и типа нарушения. Для уточнения диагноза проводятся следующие анализы и исследования:
кольпоскопия (осмотр шейки матки с помощью оптического прибора);
гистологическое исследование образца ткани;
анализы на заболевания, передающиеся половым путем;
проба Шиллера для идентификации атипичных клеток.
Первую информацию о заболевании врач получает при стандартном осмотре. На эпителии обнаруживаются белесые наросты, которые позволяют идентифицировать лейкоплакию.
Терапия
Лечение лейкоплакии у женщин характеризуется комплексными мерами. Кроме удаления пораженных участков слизистых назначают консервативную терапию для купирования сопутствующих заболеваний. После детального изучения анамнеза и полного осмотра врач может назначить следующие категории лекарств:
Препараты могут быть как общего, так и местного назначения.
Также современная медицина выделяет следующие способы лечения лейкоплакии:
криодеструкция (разрушение патологических образований с помощью жидкого азота, подходит для поверхностных патологий);
лазерная коагуляция (удаление образований с помощью лазера);
химическая деструкция новообразований (воздействие на эпителий лекарственными препаратами);
конизация (удаление части или всей шейки матки на поздних стадиях процесса).
Чтобы выявить патологию на ранних стадиях и получить адекватное лечение лейкоплакии матки, обращайтесь за помощью к профессионалам. В клинике Dr.AkNer вы сможете выбрать лечащего врача из команды профессионалов.
Задать вопрос или записаться на прием
Комплексная диагностика гинекологических заболеваний «Check-up»
Цены на услуги
Лицензии
Патология покровного эпителия, которая характеризуется процессом ороговения верхних слоев, получила название лейкоплакия. Видоизмененные участки хорошо видны на слизистых, они могут располагаться на наружных половых органах, шейке матки. Патология требует комплексной терапии и наблюдения у специалистов. В клинике Dr.AkNer вы можете оперативно пройти обследование различные на женские заболевания, получить квалифицированную консультацию и подробный план лечения.
Этиология заболевания
Лечение лейкоплакии предваряет сбор анамнеза. В зависимости от типа патологии и возможных причин заболевания будет разниться терапия. Врачи выделяют следующие факторы риска:
инфицирование вирусом папилломы человека;
наличие заболеваний, передающихся половым путем;
воспалительные процессы в репродуктивной системе;
травмы при гинекологических манипуляциях (аборт, роды, установка или снятие внутриматочной спирали);
ранняя половая жизнь и беременность.
В группу риска по данной патологии входят также женщины, которые имеют сопутствующие хронические заболевания (сахарный диабет, иммунодефицит и другие).
Виды лейкоплакии
Как лечить лейкоплакию, зависит от ее типа. Заболевание опасно тем, что патологические процессы в эпителии могут приобретать злокачественный характер и провоцировать онкологические новообразования.
На сегодняшний день медицина выделяет три категории лейкоплакии.
Простая. Образования располагаются вровень с эпителием. Они, как правило, белого цвета, изменения носят доброкачественный характер.
Пролиферативная. Выражается в плотных наростах, возвышающихся над эпителием. Различают бородавчатую и чешуйчатую форму.
Эрозивная. Характеризуется трескающимися и кровоточащими очагами. Данная форма наиболее опасна, поскольку в структурах присутствуют атипичные клетки.
Клинические проявления
Лечение лейкоплакии влагалища или матки назначают в зависимости от проявлений и симптомов. Женщины с данной патологией могут жаловаться на следующие виды дискомфорта:
недостаточность секрета влагалища;
болевые ощущения внизу живота;
боль во время мочеиспускания;
трещины на половых губах;
пятна на слизистой;
выделения из гениталий;
Часто очаги поражения не приносят дискомфорта, оставаясь незамеченными пациенткой. Именно поэтому необходимы регулярные визиты к гинекологу. Найти врача, которому вы сможете доверять, можно в клинике Dr.AkNer. У нас работают лучшие специалисты с большим опытом в терапии женских заболеваний.
Диагностические мероприятия
Методы лечения лейкоплакии шейки матки выбирает врач в зависимости от выраженности и типа нарушения. Для уточнения диагноза проводятся следующие анализы и исследования:
кольпоскопия (осмотр шейки матки с помощью оптического прибора);
гистологическое исследование образца ткани;
анализы на заболевания, передающиеся половым путем;
проба Шиллера для идентификации атипичных клеток.
Первую информацию о заболевании врач получает при стандартном осмотре. На эпителии обнаруживаются белесые наросты, которые позволяют идентифицировать лейкоплакию.
Терапия
Лечение лейкоплакии у женщин характеризуется комплексными мерами. Кроме удаления пораженных участков слизистых назначают консервативную терапию для купирования сопутствующих заболеваний. После детального изучения анамнеза и полного осмотра врач может назначить следующие категории лекарств:
Препараты могут быть как общего, так и местного назначения.
Также современная медицина выделяет следующие способы лечения лейкоплакии:
криодеструкция (разрушение патологических образований с помощью жидкого азота, подходит для поверхностных патологий);
лазерная коагуляция (удаление образований с помощью лазера);
химическая деструкция новообразований (воздействие на эпителий лекарственными препаратами);
конизация (удаление части или всей шейки матки на поздних стадиях процесса).
Лейкоплакия шейки матки
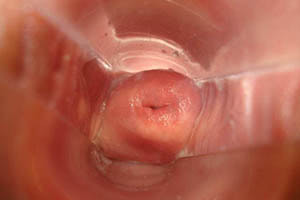
Гинекологическое заболевание лейкоплакия шейки матки представлено ограниченным изменением экзоцервикса с процессом пролиферации и ороговения эпителия. В большинстве случаев клинически заболевание никак не проявляется и обнаруживается при осмотре у гинеколога. Очень редко пациентки обращают внимание на обильные бели или контактные выделения.
Стаж работы 22 года.
Что такое лейкоплакия
Лейкоплакия шейки матки — это патологическое состояние, которое представлено в виде ороговения и утолщения верхнего слоя эпителия шейки матки. Степень выраженности утолщения эпителия может быть разной: от гиперкератоза и паракератоза до акантоза. Лейкоплакия эпителия шейки матки при осмотре выглядит в виде белесоватых бляшек, которые возвышаются над слизистой шейки, а вот если лейкоплакия в цервикальном канале, то ее диагностировать удается только с помощью кольпоскопии.
Заболевание шейки матки лейкоплакия встречается у 5% от количества всех патологий шейки, при этом это количество – это женщины репродуктивного возраста. Опасность ее связана с высокой степенью онконастороженности и злокачественного перерождения (по статистике у каждой третей женщины с диагнозом лейкоплакия и отсутствием лечения наступает онкология).
Причины развития заболевания
Лейкоплакия шейки матки: причины делят на две группы:
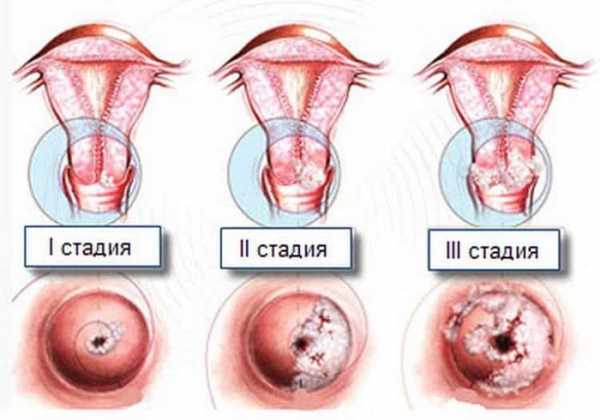
Формы лейкоплакии
Лейкоплакия на шейке матки делится на простую и пролиферативную.
Простая форма лейкоплакии шейки матки является фоновым изменением — гиперкератоз или паракератоз, проявляется утолщением поверхностного слоя эпителия и его ороговением. В отличие от пролиферативной формы, здесь базальные и парабазальные клетки никак не изменяются. Простая лейкоплакия шейки матки, в отличие от пролиферативной формы, не имеет нарушений дифференцировки всех слоев клеток и атипичных элементов.
Пролиферативная форма (предрак) еще называется цервикальной интраэпителиальной дисплазией.
Теперь, зная формы лейкоплакии, каждый знает, чем лейкоплакия отличается от дисплазии.
Симптомы
Лейкоплакия шейки матки: симптомы практически всегда отсутствуют. Иногда женщины отмечают незначительные кровянистые контактные выделения после секса, а также усиленные бели, имеющие неприятный запах. Но в большинстве случаев диагноз лейкоплакии становится случайной находкой гинеколога при профилактическом осмотре или при осмотре по другому поводу.
Диагностика
Диагноз лейкоплакия шейки матки может быть заподозрен при осмотре врача шейки матки в зеркалах. При выявлении на поверхности шейки белых пятен или бляшек овальной формы и разных размеров, границы которых четкие – стоит провести дополнительное обследование для уточнения и подтверждения диагноза.
В список диагностических мероприятий и исследований входит:
Лечение
Лейкоплакия шейки матки: лечение зависит от того, какая форма заболевания — простая или пролиферативная. Основная цель лечения — это добиться устранения фоновых заболеваний и полное удаление очагов заболевания. В комплекс лечебных мероприятий при лечении лейкоплакии в индивидуальном порядке назначается антибактериальная терапия, противовирусные препараты, а также курс противовоспалительного лечения.
Основным направлением является удаление очагов лейкоплакии. На сегодня в гинекологической практике с этой целью активно применяют криодеструкцию. радиоволновой метод, аргоноплазменную коагуляцию, а также диатермокоагуляцию и коагуляцию химическими средствами.
Лечение проводится в амбулаторных условиях, при этом процесс заживления не превышает 2 месяцев (время заживления зависит от обширности поражения шейки матки, глубины проникновения, от наличия соматической патологии, а также от того метода, который врач применял.
Конизация шейки матки — это также один из методов лечения лейкоплакии, но при условии, что у женщины диагностирована интраэпителиальная неоплазия, крауроз, рубцовые изменения ее. К сожаленью, но процесс настолько может быть запущен, что приходится прибегать к ампутации шейки матки, как радикального метода лечения.
Болезнь легче предупредить, чем лечить. Это высказывание не простое и подразумевает выполнение определенных правил на этапе профилактики развития патологии. Для профилактики развития лейкоплакии шейки матки врачи рекомендуют регулярно посещать врача акушер-гинеколога и при выявлении эрозии, воспаления или инфекционного процесса в органах малого таза, а также избегать искусственного прерывания беременности, травм шейки матки при операциях на органах малого таза и во время родов, применения контрацепции барьерной, а также профилактика возникновения половых инфекций. Соблюдение всего этого увеличить шанс на ненаступление данной патологии. Особое место сегодня отводится профилактика ВПЧ путем вакцинирования.
Мнение врача
Простая лейкоплакия шейки матки без атипии после деструкции подлежит наблюдению каждые 6 месяцев с проведением в обязательном порядке кольпоскопии, мазок на наличие атипичных клеток, ВПЧ диагностика. Если на протяжении 2 лет с момента деструкции очагов лейкоплакии у женщины не наблюдалось рецидивов заболевания, то она подлежит стандартному дальнейшему наблюдению.
Врач репродуктолог, акушер-гинеколог, к.м.н.
Лейкоплакия и беременность
Беременность при лейкоплакии шейки матки подлежит особому контролю и наблюдению, ведь она может стать причиной развития осложнений, но при этом на сам плод никакого влияния она не оказывает.
Наблюдение при лейкоплакии шейки матки во время беременности: в первом триместре раз в месяц, затем 2 раза в месяц и уже в третьем триместре раз в 10 дней.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Лейкоплакия
Лейкоплакия — поражение слизистой оболочки, проявляющееся очаговым ороговением многослойного плоского эпителия. Цвет кератина ороговевшего эпителия обуславливает белый или сероватый цвет очагов лейкоплакии. Заболевание встречается на слизистой полости рта, дыхательных путей, моче-половых органов, в области анального отверстия. Лейкоплакия относится к предраковым заболеваниям и может подвергаться злокачественному перерождению. В связи с этим большое диагностическое значение имеет биопсия пораженных участков слизистой с последующим гистологическим и цитологическим исследованием полученного материала. При выявлении в ходе исследования клеточной атипии показано удаление пораженного лейкоплакией участка.
Общие сведения
Лейкоплакия является дискератозам, то есть нарушениям ороговения. Она развивается чаще у людей среднего и пожилого возраста. Так лейкоплакия шейки матки наиболее часто встречается у женщин в возрасте 40 лет. Она занимает 6% от всех заболеваний шейки матки. Лейкоплакия гортани составляет треть всех предраковых состояний гортани. По данным различных наблюдений трансформация лейкоплакии в рак происходит в 3-20% случаев. Однако выделяют случаи простой лейкоплакии, которая не сопровождается атипией клеток и не являются предраковыми состояниям, а относятся к фоновым процессам организма.
Причины возникновения лейкоплакии
Причины и механизм возникновения лейкоплакии до конца не выяснены. Большую роль в развитии заболевания отводят воздействию внешних провоцирующих факторов: механического, химического, термического и др. раздражения слизистых. Например, по наблюдению гинекологов треть женщин с лейкоплакией шейки матки имеют в анамнезе данные про проведение диатермокоагуляции. Это же подтверждают случаи лейкоплакии, связанные с профессиональными вредностями (воздействие на слизистые каменноугольной смолы, пека и др.).
Особенно опасно сочетанное влияние на слизистую сразу нескольких факторов. Так возникновение лейкоплакии слизистой рта часто обусловлено образующимся от разнородных металлических протезов гальваническим током и механической травматизацией слизистой этими протезами. У курильщиков обычно наблюдается лейкоплакия красной каймы губ. Она обусловлена воздействием на слизистую химических веществ табачного дыма и термического фактора (особенно регулярного прижигание губы, происходящего при полном выкуривании сигареты), а также хронического травмирования слизистой сигаретой или мундштуком трубки.
Причиной лейкоплакии могут быть хронические воспалительные и нейродистрофические изменения слизистой оболочки (например, при стоматите, гингивите, вагините, хроническом цистите и др.) Вероятно, определенную роль в развитии лейкоплакии имеют наследственные факторы, поскольку ее возникновение наблюдается у пациентов с врожденными дискератозами.
Не последнюю роль в развитии лейкоплакии играют и внутренние факторы, связанные с состоянием организма человека. Это недостаточность витамина А, гормональные отклонения, инволюционная перестройка слизистой половых органов, гастроэнтерологические заболевания, вызывающие снижение устойчивости слизистых оболочек к внешним раздражающим факторам.
Классификация лейкоплакии
По особенностям морфологических проявлений выделяют следующие формы лейкоплакии:
Каждая последующая форма заболевания развивается на фоне предыдущей и является одним из этапов происходящего патологического процесса.
Симптомы лейкоплакии
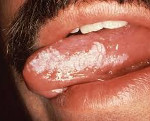
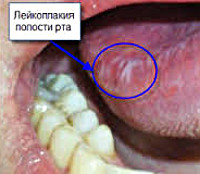
Чаще всего лейкоплакия поражает слизистую оболочку полости рта в области щек, углов рта, нижней губы, реже в процесс вовлекается боковая поверхность и спинка языка, слизистая в области альвеолярных отростков. Лейкоплакия мочеполовых органов может располагаться на слизистой клитора, вульвы, влагалища, шейки матки, головки полового члена, уретры и мочевого пузыря. Лейкоплакия дыхательных путей чаще локализуется в области голосовых связок и на надгортаннике, редко в нижнем отделе гортани.
Лейкоплакия представляет собой единичные или множественные белесоватые или бело-серые очаги с четкими контурами. Они могут быть различной формы и размеров. Как правило, изменения слизистой развиваются незаметно, не вызывая никаких негативных ощущений. В связи с этим заболевание часто бывает случайной диагностической находкой при посещении стоматолога, проведении кольпоскопии, операции по обрезанию крайней плоти (циркумцизио) и т. п. Исключениями являются лейкоплакия слизистой ладьевидной ямки мочеиспускательного канала, которая приводить к затруднению мочеиспускания, и лейкоплакия гортани, вызывающая кашель, охриплость голоса и дискомфорт при разговоре.
Процесс развития лейкоплакии состоит из нескольких переходящих один в другой этапов. Он начинается с появления на участке слизистой оболочки небольшого, неярко выраженного воспаления. В дальнейшем происходит ороговение эпителия воспаленного участка с формированием характерного белого очага плоской лейкоплакии. Часто белый цвет измененной слизистой напоминает налет или пленку. Однако попытка снять «налет» шпателем не удается.
Со временем на фоне плоской лейкоплакии развивается веррукозная. При этом очаг поражения уплотняется и немного приподнимается над поверхностью слизистой. Формируется белесоватая бугристая бляшка с бородавчатыми разрастаниями высотой 2-3 мм. На фоне очагов ороговения могут возникать эрозии и болезненные трещины, характерные для эрозивной формы лейкоплакии.
Основной опасностью лейкоплакии является возможность ее злокачественной трансформации. Период времени, через который начинается злокачественное перерождение, очень индивидуален и зависит от формы заболевания. Лейкоплакия может существовать десятилетиями, не превращаясь в злокачественное новообразование. Наиболее склонны к переходу в рак веррукозная и язвенная формы, а самый высокий процент озлокачествления наблюдается при лейкоплакии языка.
Существует ряд признаков, по которым можно заподозрить злокачественную трансформацию той или иной формы лейкоплакии. К таким признакам относится внезапное появление уплотнений или эрозий в очаге плоской лейкоплакии, ее неравномерное уплотнение, захватывающее лишь один край очага. Для эрозивной формы признаками озлокачествления являются: появление в центре эрозии уплотнений, изъязвление поверхности, образование сосочковых разрастаний, резкое увеличение размеров эрозии. Следует отметить, что отсутствие перечисленных признаков не является гарантией доброкачественности процесса и может наблюдаться на ранних стадиях злокачественного перерождения лейкоплакии.
Диагностика лейкоплакии
При локализации лейкоплакии в доступных осмотру местах (ротовая полость, головка полового члена, клитор) диагноз обычно не вызывает затруднений. Окончательный диагноз устанавливается на основании цитологии и гистологического изучения материала, полученного во время биопсии участка измененной слизистой оболочки.
Цитологическое исследование является обязательным в диагностике лейкоплакии. Оно позволяет выявить характерную для предраковых заболеваний клеточную атипию. В ходе цитологического исследования мазков с пораженного участка слизистой обнаруживают большое количество клеток многослойного эпителия с признаками ороговения. Однако в мазок обычно не попадают клетки из ниже расположенных слоев слизистой, где могут располагаться атипичные клетки. Поэтому при лейкоплакии важно проведение цитологического исследования не мазка, а биопсийного материала.
При гистологии биопсийного материала выявляется ороговевающий эпителий, не имеющий поверхностного функционального слоя, так как верхние слои эпителия находятся в состоянии паракератоза или гиперкератоза. Может быть обнаружена различная степень атипии базальных клеток и базально-клеточная гиперактивность, свидетельствующие о возможности злокачественной трансформации образования. Выраженная атипия является показанием для консультации у онколога.
Лейкоплакия шейки матки диагностируется гинекологом при осмотре в зеркалах и в ходе кольпоскопии. Проведение Шиллер теста выявляет участки слизистой, не подверженные окрашиванию йодом. При подозрении на лейкоплакию шейки матки проводят не только биопсию подозрительных участков, но и выскабливание цервикального канала. Цель такого исследования — исключение предраковых и раковых изменений эндоцервикса.
При подозрении на лейкоплакию гортани проводят ларингоскопию, выявляющую участки белого плотно спаянного с подлежащими тканями налета. Исследование дополняют биопсией. Диагностику лейкоплакии уретры или мочевого пузыря осуществляют при помощи уретро- и цистоскопии с биопсией пораженного участка.
Лечение лейкоплакии
Лейкоплакия любой формы и локализации требует комплексного лечения. Оно заключается в устранении факторов, спровоцировавших развитие лейкоплакии, и сопутствующих нарушений. Сюда относится: освобождение полости рта от металлических протезов, отказ от курения, устранение гиповитаминоза А, терапия патологии желудочно-кишечного тракта, лечение эндокринных и соматических заболеваний, а также инфекционных и воспалительных процессов.
Простая лейкоплакия без клеточной атипии часто не требует радикальных лечебных мероприятий. Но такие пациенты должны наблюдаться и периодически проходить обследование. Выявление в ходе гистологического исследования базально-клеточной гиперактивности и клеточной атипии является показанием для удаления очага лейкоплакии в ближайшее время.
Удаление пораженных участков слизистой может проводиться при помощи лазера или радиоволнового метода, путем диатермокоагуляции и электроэкзиции (иссечение электроножом). Нежелательно применение криодеструкции, поскольку после воздействия жидкого азота на слизистой остаются грубые рубцы. В отдельных случаях требуется хирургическое иссечение не только слизистой, но и участка пораженного органа (уретры, влагалища, мочевого пузыря), что влечет за собой проведение реконструктивно-пластической операции. Признаки злокачественной транформации лейкоплакии являются показанием для радикальных операций с последующей рентгентерапией.
Локализация лейкоплакии на слизистой гортани требует проведения микроларингохирургической операции. Коагуляция пораженных участков слизистой мочевого пузыря возможна в ходе цистоскопии. В лечении лейкоплакии мочевого пузыря успешно применяют введение в мочевой пузырь озонированного масла или жидкости, а также газообразного озона. Однако в случае упорного течения заболевания требуется резекция мочевого пузыря.
Своевременное и адекватное лечение лейкоплакии дает положительный результат. Однако нельзя исключить возникновение рецидивов заболевания. Поэтому в дальнейшем пациенту необходимо наблюдение. С осторожностью следует относиться к народным методам лечения и тепловым процедурам. Они могут способствовать злокачественной трансформации лейкоплакии и усугубить течение заболевания.