агенезия венозного протока у плода что это такое
Внутриутробное развитие умбиликально-портальной венозной системы: двух- и трехмерное ультразвуковое исследование
АВТОРЫ: Kivilevitch, L. Gindes, H. Deutsch, R. Achiron
Введение
Оценка умбиликально-портальной венозной системы (УПВС) стала важной частью дородового обследования плода. Аномалии УПВС, связанные с хромосомными и структурными аномалиями, допплеровская оценка кровотока в венозном протоке стала инструментом скрининга синдрома Дауна в первом триместре беременности. Кроме того, недавние исследования показали необходимость оценки кровотока в печени плода с внутриутробной задержкой роста.
У плода венозный кровоток в печени является уникальным, так как обеспечивается двумя эмбрионально и функционально разными системами: умбиликальной и портальной/желточной системами. От 5 до 10 недель беременности в печени образуется сеть анастомозов между пупочной и желточной системой, а также увеличивается объем плацентарного кровотока, который потом поступает к сердцу по этой печеночной системе. Интра- и экстрапортальная венозная система развивается с правой желточной вены. В умбиликальной системе правая пупочная вена регрессирует, а с левой пупочной вены развивается непосредственно портальная система. Венозный проток, который выходит из умбиликально-портальной системы, обеспечивает насыщенную кислородом кровь прямо к сердцу плода.
Методы
Проспективное исследование анатомически нормальных плодов проводилось в рамках рутинного дородового исследования среди населения с низким уровнем риска патологии. В большинстве случаев исследования были проведены во время эхографии плода в 14-16 недель и 19-24 недель или в третьем триместре беременности, как часть оценки роста плода.
Мы исключили плоды с любыми аномальными сонографическими выводами, в том числе с наличием “мягких маркеров” для анеуплоидии, в которых нормальный кариотип не установлен. Также исключили беременности, осложненные материнскими заболеваниями, которые могут повлиять на развитие плода. Исключены были и случаи с патологическим объемом амниотической жидкости, связанным или не связанным с аномальным внутриутробным ростом плода.
Ультразвуковые исследования были выполнены на Voluson 730 или Voluson E8, оснащенных трансабдоминальным 4-8 МГц или трансвагинальным 5-9 МГц датчиками с фильтром высоких частот 70 Гц.
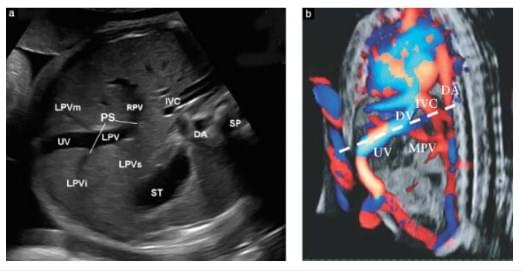
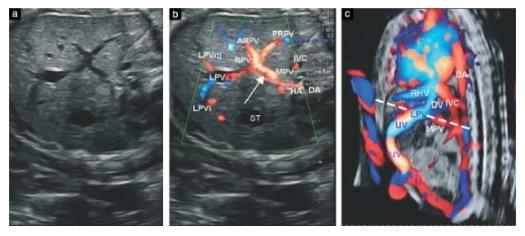
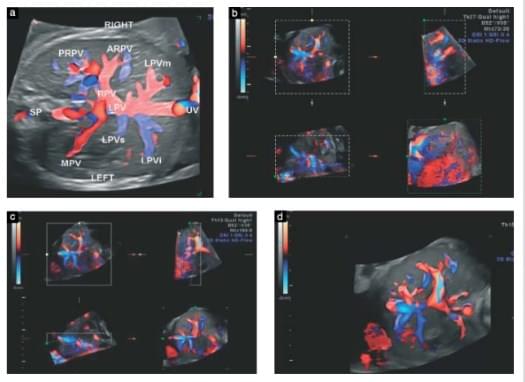
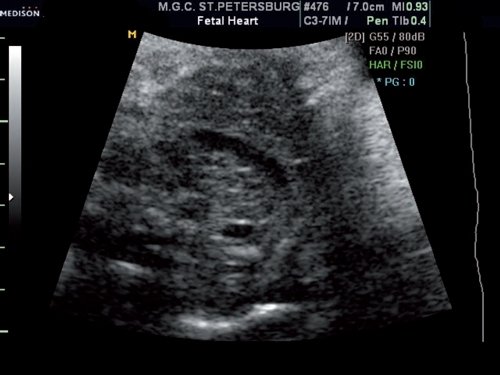
Только в случае получения сонограмм с оптимальной визуализацией УПВС включались в исследование. Все обследования были сделаны в стандартном поперечном срезе верхней части живота (срез, который обычно используется для измерения окружности живота). На срезе мы визуализируем желудок и L-образный портальный синус (это впадение сосудов, которые берут начало с конца пупочной вены, он также был определен Mavrides и соавт., как сосудистое пространство, простирающееся от точки зарождения нижней ветви левой воротной вены до правой воротной вены (рис.1)). С этой точки зрения мы проводили исследования, визуализируя желудок в дистальной точке от датчика, чтобы определить стык портального синуса и главной портальной вены, которая проходит с левой стороны между желудком и нисходящей аортой. Связь между портальной веной и портальным синусом была сначала идентифицирована с помощью двухмерного (2D) ультразвука. После этого использовали цветной допплер с потоком высокой четкости (HDFlow) для достижения наилучшего режима визуализации, а также для проверки направления кровотока (Рис.2 а и b). 3D методика была применена только в тех случаях, когда портальный синус и портальная вена не могли быть обнаружены в одной плоскости в других режимах визуализации. Для 3D HDFlow мы использовали угол объема образца 30-35° (рис. 3). Для того чтобы оценить внутрипеченочные ветви портальной системы, мы приняли систему сегментации печени Couinaud. Использовали также продольный срез для определения нормального хода пупочной вены и венозного протока.
Рис.1. Ультразвуковые изображения нормальной внутрипеченочной пупочной вены, которая соединяется с левой и правой воротной венами, на срезе измерения окружности живота у плода на 23 неделе гестации. (а) Поперечный срез, используемый для измерения окружности живота плода. (b) Сонограмма поперечного среза в сагиттальной плоскости, обозначенной пунктирной линией.
Рис.2. На сонограмме наблюдаем место соединения основной воротной вены и бифуркацию правой и левой портальных ветвей с портального синуса у плода на 23 недель гестации, представлены без (а) и с (b, c) потоком высокой четкости HDFlow. Изображения (а) и (b) показывают поперечный срез живота плода. Стрелка указывает на печеночную артерию. Изображение (с) соответствует сагитальному срезу главной воротной вены, указанной пунктирной линией.
Рис.3. Изображение воротной вены плода на 24 неделе гестации: нормальная внутрипеченочная анатомия сосудов показана в поперечном срезе (а). 3D HDFlow позволила визуализировать основную воротную вену и ее ветви одновременно, в то время как это было невозможно на 2D (b-d).
Вывод
Важной особенностью нашего исследования является тот факт, что мы были в состоянии точно описать различные анатомические связи между главной портальной веной и портальным синусом у большого количества плодов во время беременности. Знание этих анатомических вариантов имеет важное значение в диагностике аномалий портальной венозной системы, таких как полная и частичная агенезия воротной вены.
Горизонтальный ход левой безымянной вены у плода
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Нормальная анатомия венозной системы человека имеет достаточно широкую вариабельность. У взрослых описаны варианты расположения различных вен, удвоение крупных вен или их атипичный ход [1]. Подобные анатомические варианты, как правило, не сопровождаются нарушением функции или какой-либо клинической симптоматикой и являются случайными находками прижизненного, а чаще посмертного исследования.
Исследование венозной системы плода затруднено в связи с его небольшими размерами и ограничениями ультразвукового метода визуализации. Как правило, при ультразвуковом исследовании во II триместре беременности оценка венозной системы у плода ограничивается визуализацией нескольких стандартных сечений: среза через три сосуда с оценкой верхней полой вены, поперечного среза живота на уровне интраабдоминального отдела пупочной вены и сагиттального сечения туловища с визуализацией венозного протока верхней и нижней полых вен, впадающих в правое предсердие. В связи с этим в литературе описания нормальной вариабельности венозной системы плода носят ограниченный характер. Наиболее известными нормальными анатомическими вариантами венозной системы у плода являются: добавочная верхняя полая вена (слева), наличие повышенной извитости пупочной вены или персистирующей правой пупочной вены. Следует уточнить, что агенезия венозного протока с различными вариантами дренажа пупочной вены не относится к нормальным анатомическим вариантам, так как это состояние является патологическим и часто сопровождается развитием у плода сердечной недостаточности.
Мы приводим клиническое наблюдение редкого анатомического варианта расположения левой безымянной вены с ее горизонтальным ходом.
Материал и методы
Пациентка В., обратилась для проведения скринингового ультразвукового исследования при сроке беременности 21-22 нед. Настоящая беременность первая, соматический анамнез и наследственность не отягощены. Исследование выполнялось на аппарате Accuvix-XQ (Медисон, Южная Корея) с использованием конвексного датчика C 3-7IM/50/77 и объемного датчика 3D 3-5EK/40/69.
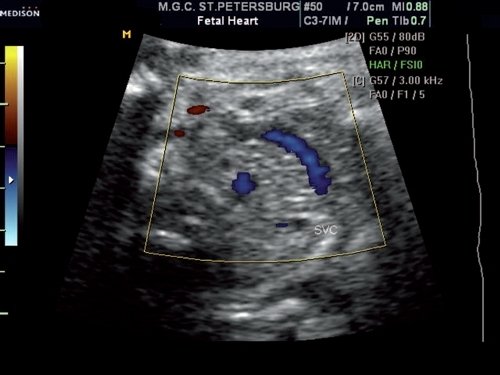
При фетометрии размеры плода соответствовали сроку беременности; при оценке анатомии плода врожденные пороки развития и ультразвуковые маркеры хромосомной патологии не выявлены. При осмотре сердца плода в стандартных сечениях отмечались нормальное строение сердца и типичное расположение магистральных сосудов. Однако при сканировании в поперечном сечении несколько выше среза через три сосуда обращал на себя внимание сосуд, имеющий несколько дугообразную форму и располагающийся в передней трети грудной клетки. При исследовании сосуда в режиме ЦДК отмечалось направление тока крови слева направо, ход сосуда был прослежен до его впадения в верхнюю полую вену. Учитывая отсутствие каких-либо изменений строения камер сердца и магистральных сосудов, решено продолжить беременность и проводить оценку анатомии сердечно-сосудистой системы в динамике.
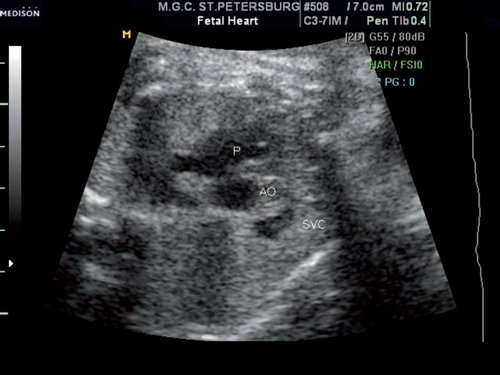
Повторный осмотр сердца плода проведен в 32 недели беременности. При оценке сердца и магистральных сосудов в стандартных сечениях сохранялась типичная ультразвуковая картина (рис. 1).
Рис. 1. Поперечное сечение грудной клетки плода на уровне среза через три сосуда.
Выше среза через три сосуда в передней трети грудной клетки визуализировался сосуд, размеры которого были сопоставимы с размерами верхней полой вены (рис. 2).
Рис. 2. Поперечное сечение грудной клетки плода выше уровня трех сосудов. Обращает на себя внимание крупный сосуд, располагающийся в передней трети грудной клетки.
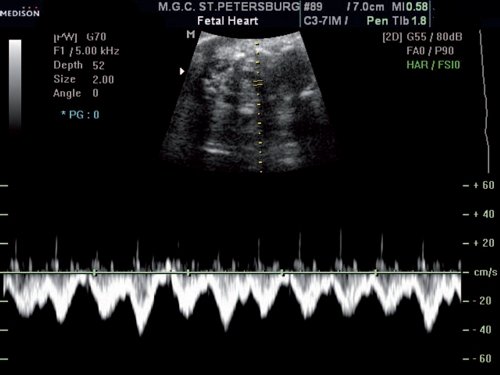
При исследовании в режиме ЦДК сохранялось направление тока крови слева направо (рис. 3), при исследовании в режиме импульсного допплера спектр кровотока в этом сосуде соответствовал двухфазному спектру кровотока в венах, располагающихся близко к сердцу (рис. 4). Учитывая направление и спектр тока крови в сосуде, был сделан вывод, что данный сосуд представляет собой левую безымянную (плечеголовную) вену.
Рис. 3. Поперечное сечение грудной клетки плода выше среза через три сосуда. Режим ЦДК. В сосуде регистрируется направление тока крови слева направо.
Рис. 4. Оценка характера кровотока в исследуемом сосуде в режиме импульсного допплера. Спектр кровотока двухфазный, типичный для вен, располагающихся близко к сердцу.
При доношенном сроке беременности пациентка родила здорового мальчика. Пороков развития или отклонений в работе сердца не выявлено, рост и развитие ребенка соответствуют возрастной норме.
Обсуждение
Правая и левая безымянные вены, из которых образуется верхняя полая вена в свою очередь получаются путем слияния v. subclaviae и v. jugularis internae с каждой стороны. Образовавшись позади правого грудиноключичного сочленения, она идет косо вниз и медиально к месту слияния с соименной веной с левой стороны. Левая безымянная вена приблизительно вдвое длиннее правой. Образовавшись позади левого грудиноключичного сочленения, она направляется вправо и книзу к месту слияния с правой безымянной веной, тесно прилегая при этом своей нижней стенкой к выпуклости дуги аорты [2].
Таким образом, при сканировании в серии поперечных плоскостей левая безымянная вена будет визуализироваться в поперечном сечении, благодаря своему косовертикальному ходу. Однако анатомами описаны нормальные варианты, при которых левая безымянная вена может иметь разные размеры и длину, быть рудиментарной или отсутствовать [1]. При анализе литературы было найдено всего два описания нетипичного расположения левой безымянной вены: расположение ее кпереди от тимуса [3] и ретроаортальное расположение в сочетании с тетрадой Фалло [4].
В приведенном нами клиническом наблюдении левая безымянная вена имела размеры и протяженность больше обычной и, таким образом, на определенном отрезке ее ход был более горизонтальный, нежели вертикальный. Это и позволило визуализировать ее при сканировании в серии поперечных сечений. Данная особенность левой безымянной вены относится к числу редких анатомических вариантов нормального строения венозной системы человека. В доступной нам литературе мы не нашли данных о частоте такого анатомического варианта, однако отсутствие подобных описаний является косвенным доказательством относительной редкости нашего наблюдения.
Литература
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Важность оценки венозного протока на УЗИ в первом триместре беременности
Колесниченко Ю.Ю., врач УЗД, www.uzgraph.ru
Клиницисты должны знать о различных показателях при обследовании плода в соответствии с различными этапами его развития, которые могут указывать, хотя и не специфично, в том числе на агенез венозного протока(АВП). Т.к. АВП, когда он связан с пороками развития сердца и другими, может привести к ухудшению перинатального исхода.
Кровообращение плода зависит от трех физиологических шунтов: артериального протока, овального отверстия и венозного протока (ВП). Эти три шунта являются важными распределительными механизмами, делающими кровообращение плода гибкой и адаптивной системой на протяжении всей внутриутробной жизни. Хотя первые два имеют большое значение и были тщательно изучены, меньшее клиническое значение было приписано ВП до разработки ультразвуковых методов диагностики. Современные диагностические технологии, особенно ультразвуковое исследование, связанное с доплером, открыли новую эру клинической оценки плода, в том числе в первом триместре.
АВП является редкой аномалией, впервые был описан в 1826 году Менде(Mende). Благодаря широкому использованию ультразвуковых методов и их совершенствованию на протяжении многих лет, более тщательное обследование кровообращения плода, в особенности пупочных и портальных венозных мальформаций, теперь проводится внутриутробно. Систематическая оценка ВП в конце первого триместра УЗИ стала частью повседневной клинической практики, что привело к увеличению количества выявленных случаев АВП, опубликованных в литературе. Однако, несмотря на новые и более совершенные технологии, это все еще редкое заболевание с низкой распространенностью, по разным источникам, от одного на 2532 до одного на 556 плодов.
При внепеченочном шунте, существуют различные варианты связи между пупочной веной и венозной системой:
(1) пупочная вена имеет прямую связь с правым предсердием, левым предсердием или через расширенный коронарный синус. Связь с правым предсердием была впервые диагностирована пренатально в 1992 году(Greiss et al.) и считается наиболее распространенной, как описано Moaddab et al.(2016г.), которые сообщили о распространенности 68: 153 (44%);
(2) пупочная вена впадает прямо в нижнюю полую вену, это второй по частоте вариант;
(3) пупочная вена впадает прямо в верхнюю полую вену;
(4) пупочная вена впадает в левую, правую или внутреннюю подвздошную вену. Связь с подвздошной веной была впервые описана в 1996 году (Moore et al.);
(5) пупочная вена впадает прямо в почечную вену;
(6) пупочная вена впадает прямо в правый желудочек.
Внутрипеченочный пупочный венозный шунт является другим возможным вариантом. В этом случае пупочная вена соединяется с портальным синусом без ВП.
Актуальность диагностики АВП стала еще более актуальной сейчас, когда оценка кровотока в ВП систематически проводится в первом триместре по программе скрининга на анеуплоидии и стала частью повседневной клинической практики. Раньше АВП было легче не замечать.
Цель настоящего исследования состояла в том, чтобы проанализировать опубликованную литературу, касающуюся постнатального исхода у плодов с АВП в тех случаях, когда он связан с пороками развития плода, чтобы обсудить лучшие варианты лечения для пар, столкнувшихся с этой аномалией. Авторы данной публикации провели систематический обзор литературы за последние 25 лет.
Настоящее исследование включало в общей сложности 410 случаев АВП: 70 из них были изолированными аномалиями, 269 были связаны с другими пороками развития плода, в то время как 71 случай был связан с аномальными ультразвуковыми маркерами анеуплоидий и / или пороками развития плода. Вполне возможно, что количество опубликованных случаев с изолированным АВП может быть занижено по сравнению со случаями, связанными с пороками развития плода. С одной стороны, потому что они могут быть пропущены, т.к. систематическая оценка ВП не всегда выполняется, а с другой стороны, потому что такие случаи, без связи с пороками развития или другими заболеваниями, с меньшей вероятностью будут опубликованы.
Что касается времени постановки диагноза, было обнаружено, что самый низкий процент случаев был диагностирован в первом триместре (11,2%), в то время как большинство случаев было диагностировано во втором триместре (33,5%). Илиеску и соавт.(Iliescu et al. 2014г.) доказали способность раннего УЗ-сканирования в течение первого триместра точно определять АВП. Основным выводом их исследования было то, что все случаи АВП, кроме одного, были обнаружены во время УЗИ в первом триместре и подтверждены в последующем. Это свидетельствует о необходимости тщательной и эффективной оценки ВП на ранних сроках беременности, поскольку выявление АВП возможно и может оказать влияние на последующее наблюдение и уход, необходимые во время беременности.
Gembruch et al. (1998г.) впервые описали два случая внутрипеченочного шунта, которые были диагностированы пренатально. В другом исследовании было зарегистрировано 19 плодов с АВП и внутрипеченочным шунтом и только четыре с внепеченочным. Авторы объяснили высокую долю внутрипеченочного шунта различными сонографическими методами, необходимыми для диагностики. Внепеченочный шунт может быть диагностирован по аномальному ходу внутрибрюшной пупочной вены при сонографии в серой шкале, в то время как внутрипеченочный требует картирования цветового потока портальной циркуляции плода в различных плоскостях сканирования.
Кроме того, Берг и соавт.(Berg et al. 2006) отмечают, что, хотя внепеченочный шунт встречается гораздо реже, его диагностика легче, в то время как внутрипеченочный шунт может встречаться чаще, но данный диагноз часто пропускается. В данном исследовании: внепеченочный шунт встречался в 60,8% случаев в отличие от внутрипеченочного шунта, который составлял 39,2% случаев.
Оценка кровотока в ВП в настоящее время является неотъемлемой частью скрининга в первом триместре, поскольку аномальный кровоток в этом сосуде связан с повышенным риском хромосомных аномалий, пороков сердца и неблагоприятных перинатальных исходов как при одиночной, так и при двойной беременности. АВП также связан с врожденными аномалиями сердца, мочеполовой системы и / или желудочно-кишечного тракта с хромосомными нарушениями или без них. Wiechec et al.(2016г.) проанализировали как аномальный поток в ВП, так и АВП и его связь с маркерами анеуплоидий и аномалий плода в популяции 5810 одиночных беременностей. В данном исследовании описана более высокая распространенность сердечных и экстракардиальных аномалий в случаях аномального потока в ВП и АВП по сравнению с нормальным потоком в ВП.
АВП также ассоциируется с синдромальными заболеваниями, такими как синдромы Тернера или Нунан.
Если АВП связан с другими аномалиями или если венозный шунт является внепеченочным, вероятность более плохого исхода намного выше, в отличие от тех случаев, когда он изолирован или представлен внутрипеченочным вариантом. В данном исследовании авторам удалось увидеть тенденцию к ухудшению исхода, когда пороки развития включали как пороки развития сердца, так и внесердечные пороки, с большей долей не выживших (70,6%) по сравнению с выжившими (29,4%).
Плод с АВП может иметь уязвимость, при возникновении гипоксии, в том числе АВП может быть основной причиной гипоксии плода, так как обструкция венозного возврата плаценты может привести к её отеку и нарушению газообмена. Этот отек снижает перенос белков через плаценту, что, в свою очередь, может способствовать снижению уровня белка в плазме плода, что является одной из причин развития водянки плода. Важно подчеркнуть, что роль ВП актуальна именно на ранних сроках беременности, так как в экспериментальном исследовании на животных у эмбрионов ягнят было продемонстрировано, что обструкция ВП на поздних сроках беременности не влияет на доставку кислорода эмбриону.
Венозный отток из пуповины с обходом печени часто ассоциируется с сердечной недостаточностью плода, что обычно не встречается при внутрипеченочном варианте. Тем не менее, данный триггер еще не полностью изучен. Предполагается, что вероятным механизмом, вызывающим сердечную недостаточность, может быть повышенная преднагрузка на сердце, усиление работы сердца и прогрессирующая декомпенсация сердечной деятельности.
В данном исследовании самой распространенной пренатальной находкой была кардиомегалия. Кардиомегалия и полигидрамнион(*многоводие) могут появляться уже в середине беременности и обычно становятся более тяжелыми к началу третьего триместра. Кардиомегалия может быть одним из первых результатов ультразвуковой оценки плода, пораженного АВП, и, таким образом, быть важным маркером, который может вызвать подозрение на АВП.
*Также в публикации присутствуют эхограммы с АВП.
ВНУТРИУТРОБНОЕ РАЗВИТИЕ УМБИЛИКАЛЬНО-ПОРТАЛЬНОЙ ВЕНОЗНОЙ СИСТЕМЫ: ДВУХ- И ТРЕХМЕРНОЕ УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
АВТОРЫ: Kivilevitch, L. Gindes, H. Deutsch, R. Achiron
Введение
Оценка умбиликально-портальной венозной системы (УПВС) стала важной частью дородового обследования плода. Аномалии УПВС, связанные с хромосомными и структурными аномалиями, допплеровская оценка кровотока в венозном протоке стала инструментом скрининга синдрома Дауна в первом триместре беременности. Кроме того, недавние исследования показали необходимость оценки кровотока в печени плода с внутриутробной задержкой роста.
У плода венозный кровоток в печени является уникальным, так как обеспечивается двумя эмбрионально и функционально разными системами: умбиликальной и портальной/желточной системами. От 5 до 10 недель беременности в печени образуется сеть анастомозов между пупочной и желточной системой, а также увеличивается объем плацентарного кровотока, который потом поступает к сердцу по этой печеночной системе. Интра- и экстрапортальная венозная система развивается с правой желточной вены. В умбиликальной системе правая пупочная вена регрессирует, а с левой пупочной вены развивается непосредственно портальная система. Венозный проток, который выходит из умбиликально-портальной системы, обеспечивает насыщенную кислородом кровь прямо к сердцу плода.
Методы
Проспективное исследование анатомически нормальных плодов проводилось в рамках рутинного дородового исследования среди населения с низким уровнем риска патологии. В большинстве случаев исследования были проведены во время эхографии плода в 14-16 недель и 19-24 недель или в третьем триместре беременности, как часть оценки роста плода.
Мы исключили плоды с любыми аномальными сонографическими выводами, в том числе с наличием “мягких маркеров” для анеуплоидии, в которых нормальный кариотип не установлен. Также исключили беременности, осложненные материнскими заболеваниями, которые могут повлиять на развитие плода. Исключены были и случаи с патологическим объемом амниотической жидкости, связанным или не связанным с аномальным внутриутробным ростом плода.
Только в случае получения сонограмм с оптимальной визуализацией УПВС включались в исследование. Все обследования были сделаны в стандартном поперечном срезе верхней части живота (срез, который обычно используется для измерения окружности живота). На срезе мы визуализируем желудок и L-образный портальный синус (это впадение сосудов, которые берут начало с конца пупочной вены; он также был определен Mavrides и соавт., как сосудистое пространство, простирающееся от точки зарождения нижней ветви левой воротной вены до правой воротной вены (рис.1)). С этой точки зрения мы проводили исследования, визуализируя желудок в дистальной точке от датчика, чтобы определить стык портального синуса и главной портальной вены, которая проходит с левой стороны между желудком и нисходящей аортой. Связь между портальной веной и портальным синусом была сначала идентифицирована с помощью двухмерного (2D) ультразвука. После этого использовали цветной допплер с потоком высокой четкости (HDFlow) для достижения наилучшего режима визуализации, а также для проверки направления кровотока (Рис.2 а и b). 3D методика была применена только в тех случаях, когда портальный синус и портальная вена не могли быть обнаружены в одной плоскости в других режимах визуализации. Для 3D HDFlow мы использовали угол объема образца 30-35° (рис. 3). Для того чтобы оценить внутрипеченочные ветви портальной системы, мы приняли систему сегментации печени Couinaud. Использовали также продольный срез для определения нормального хода пупочной вены и венозного протока.
Рис.1. Ультразвуковые изображения нормальной внутрипеченочной пупочной вены, которая соединяется с левой и правой воротной венами. На срезе измерения окружности живота у плода на 23 неделе гестации. (а) Поперечный срез, используемый для измерения окружности живота плода. (b) Сонограмма поперечного среза в сагиттальной плоскости, обозначенной пунктирной линией.
Рис.2. На сонограмме наблюдаем место соединения основной воротной вены и бифуркацию правой и левой портальных ветвей с портального синуса у плода на 23 неделе гестации, представлены без (а) и с (b, c) потоком высокой четкости HDFlow. Изображения (а) и (b) показывают поперечный срез живота плода. Стрелка указывает на печеночную артерию. Изображение (с) соответствует сагитальному срезу главной воротной вены, указанной пунктирной линией.
Рис.3. Изображение воротной вены плода на 24 неделе гестации: нормальная внутрипеченочная анатомия сосудов показана в поперечном срезе (а). 3D HDFlow позволила визуализировать основную воротную вену и ее ветви одновременно, в то время как это было невозможно на 2D (b-d).
Результаты
В ходе исследования мы изучили 208 плодов. Средний гестационный возраст на момент обследования составил 25,1 недель. В продольном срезе мы заметили, что ход пупочной вены в направлении вверх попадает в печень, где она соединяется с портальной системой. В левой интрасегментарной борозде печени она соединяется с левой портальной веной, которая затем идет резко вправо, создавая L-образный сегмент, известный как портальный сегмент. Главная портальная вена огибает главную борозду слева. Место слияния главной портальной вены с портальным синусом является анатомической точкой разделения между правой и левой ветвями, и расположена вниз (рис. 2 с) и вправо по основанию венозного протока. Правая портальная вена разветвляется на две основные ветви: на переднюю и заднюю ветви на некотором расстоянии от перехода главной портальной вены и портального синуса. Три ветви выходят с левой портальной вены: две слева (нижняя и верхняя ветвь) и одна справа (медиальная ветвь) (рис.3). За период исследования только в одном (0,4%) случае мы были неспособны обнаружить L-образный сегмент левой портальной вены, что указывает на отсутствие горизонтальной части левой портальной вены. В этом случае венозный проток исходит с правой портальной вены, а не из портального синуса (Рис.4).
Рис.4. Случай развития умбиликально-портальной системы у плода на 23 неделе гестации (а b). Типичная L-форма левой воротной вены не может быть идентифицирована (а) и венозный проток имеет другой ход (b, стрелка), по сравнению с обычным развитием (с, стрелка).
В месте слияния главной воротной вены и портального синуса (рис 2) мы заметили, что их угол слияния непрерывно варьирует от перпендикулярного к почти полностью параллельному направлению линий. Соответственно, классифицировали три основных типа связи между главной портальной системой и портальным синусом. Наиболее распространенный тип наблюдался у 140 (67,3%) плодов. Он представляет собой Т-форму соединения, с анастомозом “конец в бок” между главной портальной веной и портальным синусом (рис. 5). Этот тип соединения показал большой диапазон угла соединения и разное расстояние от места разветвления задней ветви правой портальной вены. Соединение колебалось от вертикальной Т-образной вставки в портальный синус, далеко от места разветвления правой ветви правой портальной вены (рис.5 а), до более острого угла соединения и более короткого расстояния от этого разветвления (рис. 5 b и 5 с), образуя крестообразную структуру, состоящую из четырех сосудов: главная портальная вена, левая портальная вена и две ветви (передняя и задняя правой портальной вены) (рис. 5 d). У 26 плодов (12,5%) наблюдали Х-образное соединение между главной портальной веной и портальным синусом (рис.6), характеризующееся образованием анастомоза “бок в бок”, который проходит почти параллельно. В некоторых случаях наблюдается разрыв между главной портальной веной и левой портальной веной, представляющий собой промежуточную форму между вторым и третьим типом соединения (классифицируется как Н-образная форма) и наблюдается у 30 (14,4%) плодов. В этом типе соединения между главной портальной веной и задней правой портальной веной были отделены от правой портальной вены малыми сосудами (Рис.7). Также мы наблюдали разное расстояние между сосудами. В самом крайнем случае связь между сосудами не могла быть визуализирована вместе в одной плоскости в серошкальном режиме. Только в 3D с использованием HDFlow техники можно было продемонстрировать тонкий сосуд, который их соединял (Рис.7с). В нашей серии классификация типа соединения между главной портальной веной и портальным синусом не была возможной в 12 (5,6%) случаях, что объясняется, главным образом, промежуточной морфологией. Восемь из них были между типами T и X, а четыре были между типами X и H.
Рис. 5. Варианты анастомоза главной воротной вены и портального синуса конец в сторону у плода на 24 неделе гестации. (а) Т-образный анастомоз. (b) было отмечено разное расстояние от места разветвления задней ветви правой портальной вены; в некоторых случаях левая воротная вена и правая воротная вена разветвлялась непосредственно от главной портальной вены в виде трезубца (с). (d) Более острый угол соединения является промежуточной формой между типами анастомозов “конец в бок” и “бок в бок”.
Рис.6. Варианты анастомоза главной воротной вены и портального синуса “бок в бок” у плода на 24 неделе гестации: X-образный анастомоз. На сонограмме (а) и (b) представлено соединение с разным расстоянием между комплексом “главная портальная вена/задняя ветвь” правой портальной вены и комплексом “левая воротная вена/передняя ветвь” правой воротной вены. Показан почти полный разрыв между собой, что представляет промежуточную форму между формами X и Н. (с) Трехмерная визуализация с высоким качеством реконструкции потока изображения 3D HDFlow.
Рис. 7. Случай Н-образного анастомоза главной воротной вены и портального синуса у плода на 24 неделе гестации. Главная портальная вена и задняя ветвь правой воротной вены отделены от левой воротной вены и передней ветви правой портальной вены небольшими сосудами, соединяющими их между собой (а и b). (с) изображение представляет собой случай, в котором комплексы “главная портальная вена/передняя ветвь” правой портальной вены и “главная портальная вена/задняя ветвь” правой воротной вены были столь отдалены друг от друга, что они могли быть визуализированы только с помощью режима 3D HDFlow.
Вывод
В данном исследовании мы изучали связь между главной портальной веной и портальным синусом. Умбиликально-портальная венозная система представляет собой комплекс сосудов, питающих печень, а также сердце плода.
Мы решили принять анатомическую номенклатуру, предложенную Mavrides и др., использовать термин “портальный синус” для L-образной пупочной части левой портальной вены. Основной причиной этого была наша способность, используя 2D и 3D HDF, визуализировать с легкостью нижнюю ветвь левой портальной вены в качестве ориентира начала портального синуса. Кроме того, эта методика позволила нам визуализировать одновременно главную портальную вену и ее ветви, что не удалось в режиме 2D (рис. 3 b-d).
Важной особенностью нашего исследования является тот факт, что мы были в состоянии точно описать различные анатомические связи между главной портальной веной и портальным синусом у большого количества плодов во время беременности. Знание этих анатомических вариантов имеет важное значение в диагностике аномалий портальной венозной системы, таких как полная и частичная агенезия воротной вены.